Vrz. Rechtbank Limburg 7 augustus 2013, ECLI:NL:RBLIM:2013:7439(CZ)
 Zorgverzekering, geldvordering. CZ vordert betaling van van € 492,60, te vermeerderen met de wettelijke rente over een daarvan deel uitmakend bedrag aan hoofdsom van € 422,40 vanaf 26 juni 2013 (de datum van dagvaarding) tot de voldoening, alsmede tot betaling van de met deze zaak gemoeide proceskosten. Het betreft vorderingen op een zorgverzekering. Het dagvaardingsexploot is erg onduidelijk en bevat geen verwijzing naar producties. Er is een vage fotokopie van een volledig geanonimiseerde en ongedateerde modelbrief van CZ toegevoegd en een toelichting van de deurwaarder. Uit de dagvaardig en de modelbrief wordt niet duidelijk waarvoor gedaagde kosten verschuldigd is. Wellicht steeds een verschuldigde premie of een eigen risico of een eigen bijdrage. De wijze van procederen van CZ blinkt (wederom) niet uit door inzichtelijkheid en volledigheid en doet onvoldoende recht aan de bedoelingen van de wetgever met de regels in het huidige Wetboek van burgerlijke rechtsvordering. Rechter en gedaagde krijgen op deze manier niet een zo volledig, inzichtlijk en waarheidsgetrouw mogelijk beeld van de vordering.
Zorgverzekering, geldvordering. CZ vordert betaling van van € 492,60, te vermeerderen met de wettelijke rente over een daarvan deel uitmakend bedrag aan hoofdsom van € 422,40 vanaf 26 juni 2013 (de datum van dagvaarding) tot de voldoening, alsmede tot betaling van de met deze zaak gemoeide proceskosten. Het betreft vorderingen op een zorgverzekering. Het dagvaardingsexploot is erg onduidelijk en bevat geen verwijzing naar producties. Er is een vage fotokopie van een volledig geanonimiseerde en ongedateerde modelbrief van CZ toegevoegd en een toelichting van de deurwaarder. Uit de dagvaardig en de modelbrief wordt niet duidelijk waarvoor gedaagde kosten verschuldigd is. Wellicht steeds een verschuldigde premie of een eigen risico of een eigen bijdrage. De wijze van procederen van CZ blinkt (wederom) niet uit door inzichtelijkheid en volledigheid en doet onvoldoende recht aan de bedoelingen van de wetgever met de regels in het huidige Wetboek van burgerlijke rechtsvordering. Rechter en gedaagde krijgen op deze manier niet een zo volledig, inzichtlijk en waarheidsgetrouw mogelijk beeld van de vordering.
Nu de overeenkomst noch de omvang van het naamloze bedrag door gedaagde betwist worden is de vordering van de hoofdsom van € 422,40 toewijsbaar. Voor de beide ontoereikend toegelichte nevenvorderingen ligt dit bepaald anders. Op die onderdelen ontbeert het exploot van dagvaarding in het bijzonder een van CZ te verlangen deugdelijke verzuimredenering. De gedeeltelijke afwijzing van de vordering van CZ en de redenen daarvan (gebrekkig procederen) rechtvaardigen een algehele compensatie van de proceskosten.
Motivering
het geschil CZ vordert de veroordeling van [gedaagde] - bij vonnis uitvoerbaar bij voorraad - tot betaling van € 492,60, te vermeerderen met de wettelijke rente over een daarvan deel uitmakend bedrag aan hoofdsom van € 422,40 vanaf 26 juni 2013 (de datum van dagvaarding) tot de voldoening, alsmede tot betaling van de met deze zaak gemoeide proceskosten.CZ baseert haar hoofdvordering op ‘één of meerdere’ overeenkomst(en) van verzekering tegen ziektekosten (‘zorgverzekering’), in ieder geval een overeenkomst voor een basispakket als voorzien in de Zorgverzekeringswet en mogelijk (zij laat dit in het exploot volledig in het midden) ook een voor een aanvullende verzekering. Uit de vier regels beslaande opsomming van onbetaald gebleven ‘bedragen’, noch uit de daaraan voorafgaande passage in het exploot valt af te leiden of het bij die vier deelbedragen (die betrekking hebben op de maanden januari tot en met april 2013) steeds gaat om periodiek verschuldigde premie of wellicht (ten dele) om ‘eigen risico’ en/of ‘eigen bijdrage’. In ieder geval was of is [gedaagde] CZ nog € 422,40 verschuldigd, een bedrag dat CZ zegt ‘van gedaagde opeisbaar te vorderen gekregen’ te hebben. Ondanks (herhaalde) aanmaning en aanzegging van incassomaatregelen heeft CZ - naar eigen zeggen - geen betaling van [gedaagde] kunnen verkrijgen, zodat zij meende te kunnen constateren dat (op een ongenoemd moment en op een niet geëxpliciteerde grond) sprake was van ‘betalingsverzuim’. Ook heeft zij ‘zich genoodzaakt gezien’ om ‘haar vordering op gedaagde ter incasso uit handen te geven aan GGN, haar incassotussenpersoon’. De door ‘de wanbetaling’ van [gedaagde] en/of ‘het hierdoor uit handen geven van haar vordering’ aan de zijde van CZ geleden ‘schade’ is in het exploot bepaald op ‘de buitengerechtelijke incassokosten (berekend conform gebruikelijk en billijk tarief)’ en op ‘de wettelijke rente vanaf de verzuimdatum’. Volgens CZ komt dit erop neer dat zij recht kan doen gelden op € 63,36 aan (vergoeding van) incassokosten met inbegrip van omzetbelasting (btw) en op € 6,84 ‘rente per vandaag’(i.e. per datum dagvaarding). Een renteberekening noch een kostenberekening is bijgevoegd. Omzetbelasting stelt CZ niet te kunnen verrekenen, zodat zij die aan [gedaagde] doorberekent.(...)
De beoordeling
De wijze van procederen van CZ blinkt (wederom) niet uit door inzichtelijkheid en volledigheid, zodat onvoldoende recht gedaan wordt aan de bedoelingen van de wetgever met de regels in het huidige Wetboek van burgerlijke rechtsvordering. Die zijn er immers op gericht dat de rechter en de gedaagde partij met het inleidende processtuk een zo volledig, inzichtelijk en waarheidsgetrouw mogelijk beeld verschaft wordt van de vordering, de ondersteunende feitelijke argumenten, de daarvoor beschikbare bewijzen en bewijsmiddelen, het buitengerechtelijke debat en de verweren / verweermiddelen van de wederpartij. Een en ander is in het bijzonder neergelegd in de artikelen 21, 85 en 111 lid 3 Rv. Door bij exploot met de hier bedoelde informatie - om het mild uit te drukken - zo spaarzaam op de proppen te komen, maakt CZ het primair de kantonrechter, maar ook haar wederpartij moeilijk zich een volledig beeld te vormen van de inhoud en de merites van de vordering en van de slaagkansen van een verweer. Omdat de overeenkomst als zodanig (kennelijk slechts een basisverzekering), noch de omvang van het ‘naamloze’ bedrag aan (historische) achterstand (€ 422,40) in deze zaak betwist wordt, heeft dit tekort in de presentatie van de vordering geen gevolgen voor de toewijsbaarheid van de hoofdsom. Als de veronderstelling van [gedaagde] al juist mocht zijn dat het CVZ via het loonbeslag tevens bedragen ten behoeve van CZ (en dus in mindering komend op deze vordering) incasseert, zal CZ daar ongetwijfeld in het verdere uitvoeringstraject rekening mee houden. Met die kanttekening kan het verder niet bestreden bedrag van € 422,40 (dat vermoedelijk vier maanden premie basisverzekering betreft) aan CZ toegewezen worden. Als [gedaagde] zich niet in staat acht dit ineens te voldoen, is het aan hem om met CZ of haar gemachtigde afspraken te maken over een voldoening in termijnen, zodat hij nieuw loonbeslag en/of verdere executiekosten kan voorkomen. Voor de beide ontoereikend toegelichte nevenvorderingen ligt dit bepaald anders. Op die onderdelen ontbeert het exploot van dagvaarding in het bijzonder een van CZ te verlangen deugdelijke verzuimredenering. Er is niet uitdrukkelijk gesteld en evenmin is uit de wel gedebiteerde stellingen rechtstreeks af te leiden dat op een concrete datum voorafgaand aan dagvaarding (dus buiten rechte) om een welomschreven reden betalingsverzuim aan de zijde van [gedaagde] voor deze (premie)betalingsverplichting ingetreden is. Bijgevolg kan zulk verzuim niet eerder aanwezig geacht worden dan per datum dagvaarding en wel als gevolg van de daad van dagvaarding als zodanig. Daarmee vervalt de mogelijkheid voor CZ om tot (of tot en met?) 26 juni 2013 (i.e.‘vandaag’ in het exploot) vervallen rente, maar ook buitengerechtelijke kosten in rekening te brengen. Hier doet niet - althans onvoldoende - aan af dat CZ in een reeks grotendeels abstracte passages in de exploottekst de woorden ‘betalingsverzuim’, ‘verzuim’ en ‘verzuimdatum’ elk eenmaal in de mond neemt (maar niet verder verklaart). Evenmin maakt het iets uit dat zij een aanmerkelijk deel van de ruimte in het exploot besteedt aan een evenzeer abstracte beschrijving van de beweerde vermogensschade, vooral bestaande in een post incassokosten, in een poging de gevorderde vergoeding daarvan te rechtvaardigen. Zonder concreet geduid verzuim van de debiteur zijn vertragingsrente tot (en met) de dagvaardingsdatum en een vergoeding van kosten van invordering immers door de debiteur niet verschuldigd. In dat geval moet geconcludeerd worden dat aan incasso bestede werkzaamheden en kosten nodeloos en/of prematuur aangewend zijn. De bewuste twee onderdelen van de vordering, respectievelijk door CZ gesteld op € 6,84 en € 63,36, moeten afgewezen worden. Over de toe te wijzen hoofdsom wordt rente toegewezen vanaf de als verzuimdatum aan te merken dagvaardingsdatum.
Deze gedeeltelijke afwijzing van de vordering van CZ en de redenen daarvan (gebrekkig procederen en eerst door dagvaarding ontstaan betalingsverzuim) rechtvaardigen tot slot een algehele compensatie van proceskosten, zodat iedere partij de eigen kosten draagt.
De NZa constateert dat u onrechtmatig heeft gedeclareerd en onjuist heeft geadministreerd. Dit zijn overtredingen van artikel 35, eerste lid, en artikel 36, eerste lid, Wmg. (...) De NZa geeft u op grond van artikel 76, eerste lid, Wmg een aanwijzing om terstond het verbod van artikel 35, eerste lid onder c en d na te leven. Ook legt de NZa u een aanwijzing op om binnen zes maanden artikel 36, eerste lid, Wmg na te leven. (...) De NZa zal daarom op grond van artikel 81 Wmg de aanwijzing ter openbare kennis brengen, nadat na dagtekening van dit besluit vijf werkdagen zijn verstreken. Dit betekent dat op de website van de NZa en/of in landelijke of plaatselijke media de aanwijzing – met uw naam en toenaam – openbaar wordt gemaakt.
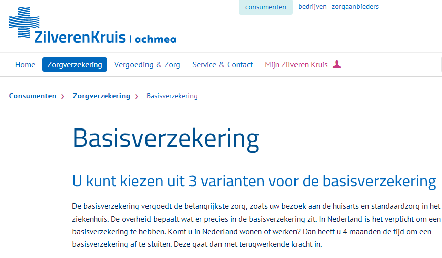 Zorgverzekering. Aanbeveling. Het betreft adverteerders webpagina zilverenkruis.nl/consumenten/zorgverzekering/basisverzekering, waarop onder het kopje “Basisverzekering. U kunt kiezen uit 3 varianten voor de basisverzekering” deze “Varianten” als volgt worden vermeld: “Beter Af Exclusief”, “Beter Af” en “Beter Af Selectief”. Daarbij staat een summiere toelichting en wordt de voor elk van de verzekeringen verschuldigde maandpremie vermeld.
Zorgverzekering. Aanbeveling. Het betreft adverteerders webpagina zilverenkruis.nl/consumenten/zorgverzekering/basisverzekering, waarop onder het kopje “Basisverzekering. U kunt kiezen uit 3 varianten voor de basisverzekering” deze “Varianten” als volgt worden vermeld: “Beter Af Exclusief”, “Beter Af” en “Beter Af Selectief”. Daarbij staat een summiere toelichting en wordt de voor elk van de verzekeringen verschuldigde maandpremie vermeld. Uitspraak ingezonden door Ilja Morée,
Uitspraak ingezonden door Ilja Morée,  Een bijdrage van Karin Verzijden,
Een bijdrage van Karin Verzijden,  Contractenrecht. Zorgverzekeraar. Verbod kosten verstrekking en/of toediening aan verzekerden.
Contractenrecht. Zorgverzekeraar. Verbod kosten verstrekking en/of toediening aan verzekerden.